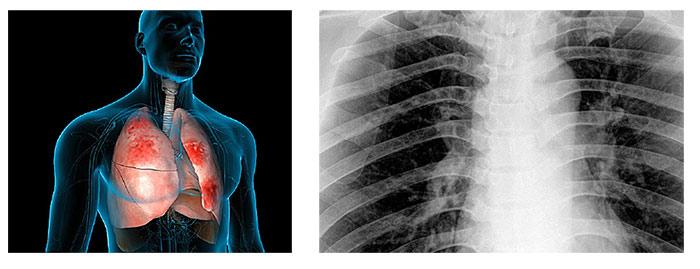
Пневмония представляет собой вирусное, бактериальное поражение нижних дыхательных путей различного происхождения. Основным провоцирующим фактором является инфицирование лёгких с вовлечением всей структуры.
Симптомы воспаления легких
Не всегда, но как правило заболевание начинается с повышения температуры тела. Первые двое-трое суток она удерживается на отметке 37–37,3°. В дальнейшем – по мере роста колонии бактерий – самочувствие больного ухудшается, появляются признаки интоксикации. Температура поднимается до 38,5–39°.
Воспаление проявляется следующими состояниями:
- Озноб.
- Вялость.
- Нарушение аппетита.
- Лихорадка.
- Головная боль.
- Сонливость.
У взрослых симптомы воспаления лёгких появляются к концу третьих суток от начала развития инфекции.
Типичный для ранней стадии пневмонии признак – болезненный, непродуктивный кашель, усиливающийся в ночные часы. Не исключается развитие отдышки. Отхождение слизистой мокроты с гнойными включениями начинается через 5–7 дней. Состояние требует консультации лечащего врача, поскольку может указывать на наличие очага инфекции не только в лёгком, но и в бронхах.
Клиническим проявлением заболевания становится болезненность за грудиной, формирующаяся при глубоком вдохе. Симптом указывает на воспаление плевры.
Бледность кожного покрова является характерной особенностью патологии и позволяет определить пневмонию до развития типичной картины. А также отмечается изменение оттенка слизистых оболочек. На тяжёлое течение воспаления указывает появление посиневших участков.
Головная боль нарастает постепенно, усиливаясь при резких движениях тела. Её максимум отмечается на третьи – четвёртые сутки от начала болезни и постепенно сходит на нет к завершению седьмого дня.
Спутанность сознания встречается крайне редко – не больше 4% от всех случаев – и является признаком критического уровня интоксикации. Больной нуждается в срочной госпитализации или переводе в отделение реанимации.
Двухстороннее воспаление – серьёзное состояние, которое при отсутствии терапии может завершиться смертью человека. Лечение проводится исключительно в условиях стационара.
Характерным симптомом становится синева губ, рук и ног, указывающая на нарушение процесса газового обмена, замедление кровотока в тканях лёгочной системы. Высокая температура – в отличие от право- или левосторонней формы – отмечается уже в первый день.
Типичные признаки воспаления при вовлечении обоих лёгких, следующие:
- Сильная отдышка.
- Болезненный кашель.
- Боль за грудиной.
- Поверхностное дыхание.
Человеку в таком состоянии требуется срочная госпитализация.
Если у больного присутствуют эти симптомы без температуры, то это плохой прогностический признак: иммунная система не может самостоятельно противостоять инфекции.
Разновидности
Выделяют 11 форм пневмонии:
- Типичная. Характеризуется чёткой локализацией процесса. Причиной становится кишечная, гемофильная палочка. Встречается чаще в зрелом возрасте.
- Микоплазменная. Диагностируется в большинстве случаев у детей 1– 15 лет.
- Хламидийная. Заболевание характерно для малышей.
- Легионеллезная.
- Грибковая.
- Вирусная. Развивается на фоне гриппа.
- Застойная. Вызвана нарушением отхождения слизи. Часто формируется при хроническом воспалении бронхов (бронхите).
- Аспирационная. Обусловлена проникновением в ткани лёгких микроорганизмов.
- Одно- и двусторонняя.
- Очаговая. Сопровождается формированием чёткой области нарушения целостности тканей.
- Крупозная. Является осложнением пневмококковой инфекции.
Способы заражения, передается или нет
Воспаление лёгких заразно для окружающих, основной вариант переноса инфекции – воздушно-капельный.
При чихании вместе со слюной больного в воздух выбрасывается множество бактерий. Если у вдохнувшего этот «коктейль» человека имеется хороший иммунитет, то заражение не произойдёт. В противном случае инфицирование неизбежно.
Заразность пневмонии доказана, но при этом источником заболевания не может служить:
- Сексуальный контакт (однако, передаётся через поцелуй).
- Вода.
- Пища и продукты питания.
- Рукопожатие.
Редкими случаями заражения воспалением лёгких являются следующие состояния:
- Лимфо- или гематогенный путь. Болезнь формируется в результате распространения микроорганизмов по тканям. Характерен для сепсиса.
- Аспирация. Эта разновидность состояния вызвана закупоркой бронхов. Отсутствие вентиляции определённого участка создаёт условия для развития условно-патогенной микрофлоры.
- Застойная пневмония. Обусловлена длительным нахождением пациента в горизонтальном положении, что ухудшает дренажную функцию. Накопившийся секрет становится благоприятной средой для размножения бактерий.
Точная диагностика
Выявление пневмонии требует проведения анализов и инструментальных тестов.
Лабораторные исследования включают:
- ОАК. На воспаление указывает повышение уровня лейкоцитов.
- Общий анализ мочи.
- Изучение состава бронхиальной мокроты. При помощи стерильной палочки проводится забор биоматериала из верхних дыхательных путей. Затем его помещают в питательные среды для выявления разновидности возбудителя. Бакпосев помогает определить его чувствительность к антибиотикам и назначить лекарство для лечения.
Инструментальные методы:
- Рентгенография. Используется для установления места расположения очага воспаления, распространённости процесса, наличия сопутствующих осложнений. Показывает затемнённые участки, нарушение лёгочного рисунка, присутствие соединительной ткани.
- Томография. Позволяет выявить опухоли или деформированные области.
- УЗИ-исследование. Применяется для диагностирования жидкости (экссудата) внутри лёгочных тканей.
- Бронхоскопия.
- Флюорография. Альтернатива рентгенологии.
Для подтверждения диагноза больному назначается несколько исследований.
Лечение у взрослых
Терапия воспаления лёгких предполагает комплексный подход. Помимо приёма лекарственных средств, больному назначаются физиопроцедуры, соблюдение диеты.
Хирургическое лечение заболевания проводится редко – только при скоплении гноя.
Правильный уход
Верно организованный уход за больным при развитии пневмонии ускоряет процесс выздоровления и улучшает состояние человека. Выполняют следующие рекомендации:
- Cтрогий постельный режим.
- Для уменьшения отдышки принимать полусидящее положение, изменяя позу несколько раз в сутки.
- Регулярное проветривание помещения, проведение влажной уборки с дезинфицирующими средствами.
- Пользоваться отдельными полотенцем, чашкой, ложкой и тарелкой.
- При откашливании мокроты сплёвывать в специальную ёмкость, на дне которой налит дезинфицирующий раствор.
- Контроль пульса, температуры и артериального давления.
Лечение
Для лечения заболевания назначаются несколько групп препаратов:
- Антибактериальные лекарства. Выбор средства и схема приёма индивидуальны, в зависимости от разновидности возбудителя.
- Отхаркивающие средства. Используются при развитии продуктивного кашля, когда мокрота слишком вязкая и её отхождение затруднено.
- Дезинтоксиканты. Назначаются к приёму при тяжёлой форме патологии.
- Глюкокортикостероиды. Показаны больным при развитии инфекционно-токсического шока.
- Жаропонижающие. Применяются для нормализации температуры тела.
- Сердечно-сосудистые. Используются при сильной отдышке и выраженной гипоксии.
После устранения симптоматики воспаления (в период выздоровления) человеку прописывается лечение иммуномодулирующими средствами, а также рекомендуется приём поливитаминных комплексов. Это помогает организму восстановиться после болезни и укрепить иммунную защиту.
Физиопроцедуры
Для улучшения самочувствия больному назначается прохождение следующих физиопроцедур:
- Кислородотерапия. Человек дышит воздухом с повышенным содержанием кислорода. Полезна при выраженной дыхательной недостаточности и обширном поражении тканей.
- Искусственная вентиляция лёгких. Проводится при тяжёлой форме воспалительного процесса.
- Ингаляции с лекарственными препаратами.
Народные средства
Лечение пневмонии в домашних условиях возможно лишь при лёгком течении заболевания. Для поддержки организма рекомендуется применять следующие рецепты:
- Смешать мёд (750 мл) и почки берёзы (100 грамм). Прогреть на водяной бане на протяжении 10 минут. Отфильтровать полученное средство и пить по 1 ч. л. трижды в сутки за полчаса до еды.
- В банку объёмом 3 литра положить медицинский дёготь (0,5 мл). Залить его тёплой водой до верхнего ободка. Закупорить ёмкость крышкой и настоять в тёмном месте 9 дней. Пить полученный состав по 1 ст. л. трижды в сутки до еды и полоскать им горло утром и вечером. Его разрешается запивать чистой водой, поскольку лекарство имеет неприятный привкус.
- Область воспаления обработать мёдом. Смочить марлю в крепком алкоголе и наложить в виде компресса. Утеплить и оставить на всю ночь. При возникновении осложнений (появлении гнойного содержимого) использовать рецепт нельзя.
Для облегчения кашля и отхождения мокроты можно ставить горчичники, учитывая имеющиеся противопоказания.
Рацион
Вылечить пневмонию без соблюдения принципов диетического питания невозможно. Пищевая разгрузка позволяет организму перераспределить силы и быстро справиться с инфекцией.
Разрешает включать в меню больного следующие продукты:
- Рыба нежирных сортов – её можно варить и запекать.
- Куриный бульон.
- Овощи и лёгкие супы на их основе – морковь, свёкла, капуста, картофель, зелень.
- Свежие фрукты – виноград, арбуз, цитрусовые, груши.
- Курага и чернослив.
- Ягодные соки, морсы, кисели.
- Пудинги, запеканки.
- Постное мясо – приготовленное на пару или в духовом шкафу в фольге.
- Мёд.
- Отвар плодов шиповника.
- Травяные чаи.
Диета больного должна включать молоко и продукты на его основе: кефир, творог, сливки, йогурт. Питание – дробное, а порции небольшие.
В период выздоровления список можно расширять, предлагая больному калорийные блюда и продукты. При этом внимательно следят за реакцией организма: ослабленная болезнью пищеварительная система может отказаться принимать тяжёлые для усваивания блюда. Поэтому при развитии приступов тошноты, рвоты лучше вернуться к диете, рекомендованной для острого периода воспаления лёгких.
После полного выздоровления к привычному меню надо возвращаться постепенно, чтобы исключать проблемы с работой ЖКТ.
Профилактика
Помощь в предупреждении заболевания окажет своевременная вакцинация. Защитить от пневмонии поможет прививка против гриппа, пневмококковой инфекции и синегнойной палочки. Иммунизацию рекомендуется проходить с начала октября по конец ноября, поскольку именно в этот период регистрируются вспышки ОРВИ и гриппа.
Чтобы избежать развития пневмонии, нужно вовремя лечить простудные заболевания, строго соблюдая все врачебные рекомендации. В противном случае восприимчивость организма к вирусам и бактериям, способным спровоцировать развитие воспаления лёгких, значительно повышается.
Заключение врача
Пневмония – заболевание, не представляющее опасности для жизни человека при условии своевременного обращения за медицинской помощью. Именно поэтому так важно получить консультацию врача при развитии характерной симптоматики.